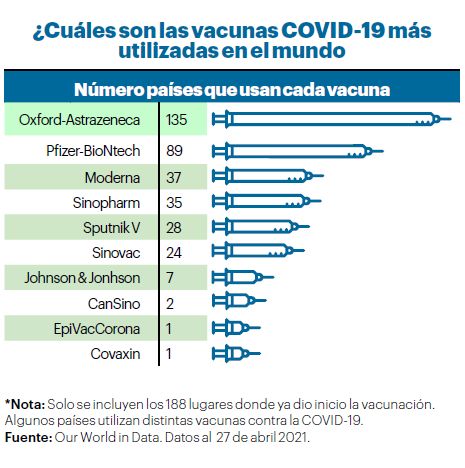
En la carrera para vacunar a gran parte de la población mundial contra el COVID-19, muchos se preguntan, ¿cuál es la mejor vacuna? Sin embargo, la mayoría de expertos señalan que cualquiera de las vacunas aprobadas es buena y segura.
Así lo señalan la viróloga de la Universidad de Costa Rica (UCR), Eugenia Corrales, y el epidemiólogo de la Universidad Nacional (UNA), Juan José Romero, quienes coinciden en que la mejor vacuna es “la que esté disponible en el momento”, pues todas cumplen con la función de paliar los efectos más graves de la enfermedad.
“Las vacunas no están diseñadas para prevenir la infección, porque es prácticamente imposible hacer una vacuna contra un virus respiratorio que prevenga la infección, pero sí contra la severidad, la hospitalización y la muerte”, agregó Corrales.
A menudo los porcentajes de eficacia de cada vacuna parecen ser temas de discusión entre la población, la cual considera que la que tenga el porcentaje más alto es “la mejor”; no obstante; según investigadores “no son cifras comparables”.
Además, existen diversos factores como la seguridad (efectos secundarios), la conservación de la vacuna, precio y otros factores, que también deben ponderarse para su elección.

¿Qué es la eficacia?
Se ha dado a conocer que la vacuna contra el COVID-19 de Pfizer tiene una eficacia del 95%, que la Sputnik V 91,6% y AstraZeneca 76%, pero: ¿qué significa esto?
La eficacia es una medida realizada durante un ensayo clínico; es decir, en condiciones ideales, señaló la viróloga de la UCR, Eugenia Corrales.
Los porcentajes de eficacia son los primeros resultados de los estudios de fase III de la vacuna. En estos ensayos los participantes se dividen en dos grupos: a uno se le inyecta el fármaco y a otro un placebo.
Estos estudios se llevan a cabo en miles de personas a las que se les hace un seguimiento para comprobar cuántas de ellas se infectan con el SARS-CoV-2.
De acuerdo con los resultados de fase III, la vacuna de Pfizer tiene una eficacia del 95%. Esto significa que la probabilidad de acabar hospitalizados o fallecer tras contraer la enfermedad que causa el SARS-CoV-2 en las personas vacunadas disminuye en un 95% en comparación con las no vacunadas.
Un término que suele confundirse y que está relacionado es el de efectividad de las vacunas; este básicamente indica cómo funciona la vacuna en el mundo real. A diferencia de la eficacia, se llevan a cabo bajo las condiciones ambientales típicas, es decir, menos controladas, y luego de que son aprobadas por algún agente internacional como la Food and Drug Administration (FDA), Europa Medicines Agency (EMA) o la Organización Mundial de la Salud (OMS).
Esto quiere decir que no necesariamente el porcentaje de eficacia y efectividad de las vacunas podrían coincidir, pues las personas que participan en los ensayos clínicos no son un reflejo perfecto de la población.
“La medición tiene que ver con lo que ocurre en la vida real. Uno en la vida real tiene tres salidas: me infecto o no me infecto, me enfermo o no, y me enfermo grave o no, aparte de eso los efectos colaterales. Entonces, hasta donde vamos hoy con 780 millones de vacunas puestas, lo que se puede observar es que aparte de los efectos colaterales graves donde AstraZeneca va ganando; en general, no hay gran diferencia en la cantidad proporcional de personas que se enferman a pesar de la vacunación, independiente de la vacuna que sea”, externó el epidemiólogo Juan José Romero.
Ambos expertos señalan que aún es muy pronto para saber con exactitud la efectividad de cada vacuna en un escenario real; sin embargo, ya van mostrándose resultados preliminares.
“Una de las ventajas de estas vacunas, por lo menos de las que están ya aprobadas, es que todas demostraron una excelente efectividad en la población gracias a la excelente eficacia en la fase 3. Estamos hablando de que son vacunas extraordinariamente buenas”, mencionó la viróloga Eugenia Corrales.
Refrigeración y precio
Existen otros elementos a los que también se les debe poner atención, de acuerdo con Romero, tales como la conservación de las vacunas y el precio.
“Hay cosas que son de logística. Si hay una vacuna que se puede manejar entre los 2 y 3 grados centígrados eso es una gran facilidad, porque se puede enviar a cualquier país pobre o rico. En ese caso la Sputnik, la de AstraZeneca y la china le llevan ventaja a todas, pues no tienen mayor requerimiento de cadena de frío, y aparte de eso son muy baratas”, señaló Romero.
Romero agregó que la utilización de vacunas como la de Pfizer o Moderna, que necesitan de la utilización de congeladores de ultra baja temperatura, “implica costos adicionales y un manejo que reduce la velocidad de la vacunación”.
“Los países pobres, por ejemplo, no pueden comprar ultracongeladores, les sirve vacunas que se manejan en cadena de frío común y corriente. Aparte de eso, no es lo mismo pagar $30 dólares por una vacuna que $5, porque con lo que compro una, compro seis”, indicó.
Otro elemento que destacó en el caso de AstraZeneca —que ya se aplica en Costa Rica— es que la segunda dosis se aplica 12 semanas después de la primera; esto le da al país un mayor margen de tiempo para conseguir o esperar la siguiente dosis; mientras que en otras, como Pfizer, el tiempo es menor.
En esa misma línea, el director del Instituto de Investigaciones Farmacéuticas (Inifar) de la UCR, German Madrigal, externó que considera que la vacuna Sputnik V, fabricada en Rusia, tiene mejores características que las otras que están en el mercado.
“Tienen dos inmunógenos o dos partes de proteínas diferentes del virus para aumentar la respuesta inmune. Entonces se generan dos tipos de anticuerpos diferentes, uno contra la proteína S y otro contra otra proteína del virus. Eso hace que la inmunidad sea más amplia y dure más”, indicó Madrigal.
“Súmele a eso que su medio de conservación y producción es más sencillo que las otras. Yo la considero una de las mejores vacunas”, añadió.
Efectos secundarios
En la mayoría de vacunas contra el COVID-19, los efectos secundarios notificados en ensayos clínicos son muy similares, e incluso no son diferentes de los que se han presentado en otras inmunizaciones que recibe la población desde su nacimiento, tales como la reacciones en el área de vacunación, dolores de cabeza, musculares, entre otros.
Pero la mayor preocupación respecto de las vacunas contra el COVID-19 es, hasta hoy, los trombos, que han sido identificados en las inoculaciones de AstraZeneca y Johnson & Johnson.
“Se empezaron a reportar algunos efectos de coagulación venosa en algunos pacientes, especialmente mujeres menores de 55 años. Básicamente se forman trombos, o sea coágulos o pelotas de sangre, dentro de las venas que van y las bloquean, entonces no hay un buen retorno de la sangre que sale de los órganos para regresar al corazón”, mencionó el epidemiólogo Juan José Romero.
“Se han producido cerca de 300 casos en total (en todo el mundo), pero ya vamos aplicando a nivel mundial cerca de 760 millones de dosis y estamos hablando de casi 560 millones de personas con esquema completo; podría ocurrir el evento entre 2 y 3 personas por cada millón de personas vacunadas.Es mas peligroso salir a la calle y manejar un vehículo. Por estos coágulos es más peligroso para las mujeres jóvenes tomar anticonceptivos orales”, añadió.
Este efecto secundario hizo que Dinamarca suspendiera por completo la aplicación de la vacuna. A inicios del mes de abril, la EMA indicó que los “inusuales” trombos sanguíneos que han sufrido personas vacunadas con la vacuna contra el COVID-19 de AstraZeneca deben ser considerados como “efectos secundarios muy raros” del fármaco. Indicaron también que los beneficios superan los riesgos.
Recientemente, la EMA indicó también que ve un “posible vínculo” entre la vacuna de Johnson & Johnson y trombos infrecuentes; sin embargo, avaló su uso.
“El riesgo es, en estadística, despreciable en términos generales. (…) Lo bueno es que como ya se identifican síntomas relacionados con accidentes de coagulación, se reportan a médicos y tienen tratamiento viable que les salva la vida a las personas”, señaló Romero.
El investigador del Inifar, German Madrigal, agregó que la vacuna Sputnik V, en cambio, tiene patentado un sistema de purificación de la vacuna, lo que disminuye el riesgo de efectos secundarios como los coágulos; así como el hecho de que utiliza adenovirus humanos.
“No han sido determinados coágulos, eso se debe a que usa un adenovirus que es humano. AstraZeneca, en cambio, usa un adenovirus que es de chimpancé. Hay un síndrome hemorrágico inmunológico que es que ciertas personas (un porcentaje mínimo de la población) cuando recibe material biológico de chimpancé, les genera una reacción inmunológica que produce coágulos”, agregó.
Personas se pueden infectar pese a vacuna
Una pregunta que resulta particularmente importante en este momento en que muchos países se encuentran aplicando la vacuna es si las personas pueden ser contagiadas de COVID-19 pese a haber sido vacunadas, y la respuesta es “sí”, de acuerdo con la viróloga de la UCR, Eugenia Corrales.
“Eso es normal. Van a haber personas que por su genética no van a producir una respuesta inmune súper buena o va a haber gente que va a ser no respondedora. Eso se ve con todas las vacunas. Pero se ha visto que hay dos factores, en específico, uno es que son personas que se exponen en exceso a una cantidad de virus y pacientes en exceso, como el personal de Salud, aún así casi el 100% va a estar protegido de una severidad. Y lo otro es que existen variantes que escapan parcialmente de la respuesta inmune, entonces la persona se va a poder infectar, pero no enferma severamente”, indicó.
De acuerdo con datos del Ministerio de Salud, al 20 de abril del 2021, se contabilizaban 176 personas que habían sido diagnosticadas con COVID-19 más de 15 días después a la aplicación de la segunda dosis de la vacuna de Pfizer.
Según datos de la campaña de vacunación al 12 de abril de 2021, estos 176 casos representan un 0,7% de las personas que ya completaron el esquema, indicó Salud.
Este martes 27 de abril, la Caja Costarricense de Seguro Social (CCSS) informó sobre el fallecimiento de un médico limonense de 63 años, quien se contagió de COVID-19 pese a tener el esquema de vacunación completo.
El Instituto Costarricense de Investigación y Enseñanza en Nutrición y Salud (Inciensa) identificó que el genoma de SARS-CoV-2 del médico limonense no corresponde a ninguna de las variantes de preocupación y de interés reconocidas por la OMS, a la fecha.
Comparación entre seis de la vacunas existentes contra el COVID-19 |
||||||
| Vacuna | Pfizer | AstraZeneca | Moderna | Sputnik V | Johnson & Johnson | Sinovac |
| Tipo de Vacuna | ARN mensajero | Vector viral | ARN mensajero | Vector viral | Vector viral | Virus inactivado |
| Eficacia | 95% | 78% | 94% | 91% | 66% | 50% |
| Dosis e intervalos | Dos dosis (21 días entre la primera y segunda dosis) | (De 4 a 12 semanas entre la primera y segunda dosis) | Dos dosis (28 días entre la primera y segunda dosis) | Dos dosis (21 días entre la primera y segunda dosis) | Una dosis | Dos dosis (14 días entre la primera y segunda dosis) |
| Efectos secundarios | Reacciones locales, fatiga, dolor de cabeza y muscular, escalofríos, artralgia y fiebre. | Reacciones locales, dolor de cabeza, muscular y de articulaciones, fatiga, fiebre,y náusea, así como casos de trombosis. | Reacciones locales, fatiga, dolor de cabeza, muscular y de articulaciones, escalofríos, náusea, vómito, edema axilar y fiebre. | Síntomas similares al resfriado, reacciones locales, dolor de cabeza y fatiga. | Reacciones en el sitio de inyección, fatiga, dolor de cabeza y muscular, fiebre, así como casos de trombosis. | Reacciones locales, dolor de cabeza, muscular y de articulaciones, fatiga, náusea, diarrea, escalofríos, pérdida de apetito, tos, picazón en la piel, rinorrea y congestión nasal. |
Fuente: Medscape, National Institutes of Health