Una investigación realizada en la Universidad de Costa Rica (UCR) constató que la doble práctica de médicos que laboran simultáneamente en el sector público y en el privado está asociada a afectaciones en el sistema universal y, por ende, debería ser revisada con miras a una regulación.
El estudio analiza casos de profesionales médicos que hacen uso de su tiempo público para atender su consulta privada o utilizan diversos insumos públicos para fines privados. Además, examina cómo la doble práctica facilita el traslado de recursos de subvenciones de lo público a lo privado por diversas vías.
Los hallazgos corresponden al trabajo final de graduación presentado este mes de mayo por las estudiantes Diana Fernández Monge, Ximena Alvarenga Fournier, Adriana Fernández Calderón y Daniela Peña Zamora, para optar por el grado de licenciatura en la carrera de Ciencias Políticas.
[padding type=”medium_right”][quote_colored name=”” icon_quote=”no”]
En presencia de doble práctica público-privada, lo público se deja los casos más complicados y los costos más altos
[/quote_colored][/padding]
Las investigadoras analizaron las ediciones de los periódicos Semanario UNIVERSIDAD, El Financiero, La Nación y Diario Extra publicadas durante el periodo 2014-1016.
Obtuvieron 76 artículos que hacían referencia a la doble práctica médica y los contrastaron con informes de la Auditoría Interna de la Caja Costarricense del Seguro Social (CCSS), la Defensoría de los Habitantes, así como con una revisión bibliográfica y del ordenamiento jurídico costarricense.
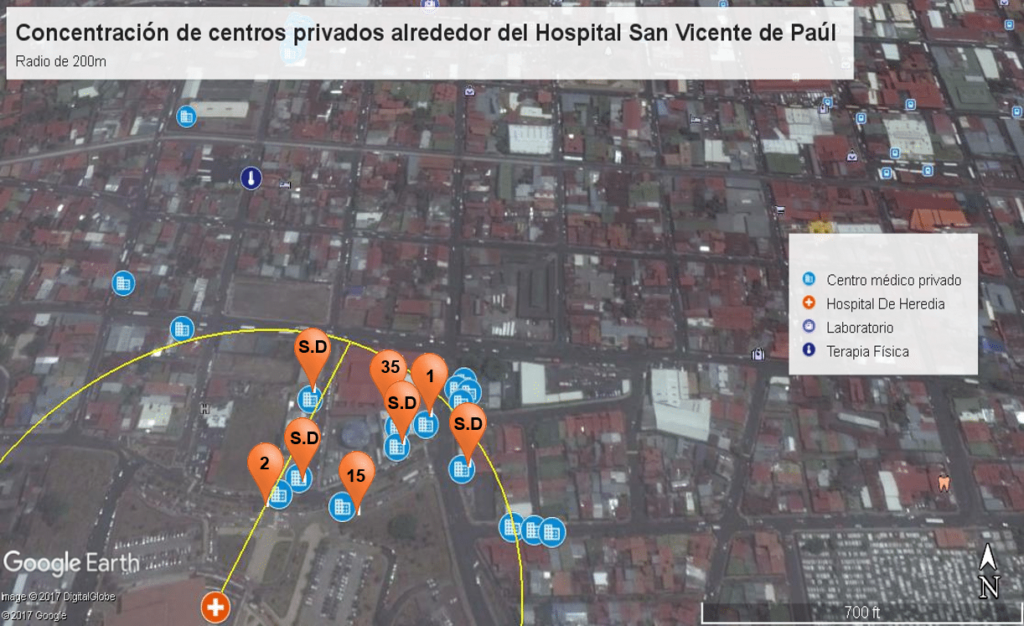
En uno de los capítulos trabajaron con georreferenciamiento de Google Earth, para ubicar la concentración de la oferta privada alrededor de los hospitales San Vicente de Paúl de Heredia y San Rafael de Alajuela.
Durante los últimos años se han hecho esfuerzos en Costa Rica para impulsar políticas sociales inclusivas y, de forma paralela, se ha registrado un aumento de la participación privada en la prestación de servicios sociales, incluida la salud.
De acuerdo con datos de la Organización Mundial de Salud, entre el 2000 y el 2014 el gasto en el país se incrementó 423% en servicios privados.
Este llamativo incremento del gasto privado en salud, en un país donde en la década del 2000 creció significativamente la inversión pública por habitante en salud, motivó a reflexionar sobre la importancia de analizar la dinámica público-privada en la prestación de servicios en este campo.
Con ese norte decidieron investigar la doble práctica médica y las posibles implicaciones para el sistema universal de salud, explicó Adriana Fernández, una de las autoras del trabajo.
Según los reportes citados en el estudio, para el 2001 alrededor del 33% de los médicos trabajaban en el sector público y privado de manera simultánea, cifra que se elevó a 57% para el 2015.
En el Colegio de Médicos la cifra que dan es un 75% de los profesionales que tienen doble práctica en la actualidad.
A partir de las publicaciones periodísticas, informes de la auditoría de la CCSS y otros documentos oficiales, las universitarias analizaron casos de médicos que hacen uso de su tiempo público para atender su consulta privada; referencian a sus pacientes que ven en lo privado para que sean atendidos en hospitales públicos –situación que afecta a quienes se encuentran en espera– o utilizan la infraestructura y equipo médico público para fines privados.
Entre los ejemplos incluidos figuran seis médicos de la especialidad de Otorrinolaringología del Hospital Calderón Guardia, investigados por incumplimiento de horarios, recibir pagos por cirugías y la concesión de múltiples permisos y licencias.
La situación generó una pérdida de 1.280 horas laborales entre las concedidas sin goce de salario y las autorizadas como reducción de jornada laboral en un lapso de 21 meses, tiempo que, de acuerdo con el informe de auditoría de la CSSS, habría permitido resolver hasta un 66,8% de las listas de pacientes en consulta externa y 72,9% en cirugías en la especialidad.
Se constató que cuatro de los seis profesionales laboraban también para el sector privado, incluido el jefe de esta especialidad, quien dedicaba seis horas diarias para atender a pacientes en su consultorio del Hospital CIMA.
Otro ejemplo del uso del tiempo de jornada laboral pública para la atención de pacientes en clínicas privadas se dio en el 2014 con un médico del Hospital Nacional de Niños, quien abandonó una cirugía cardiaca de un infante para atender una consulta privada y, finalmente, el menor falleció, según refirió la investigadora Diana Fernández.
Varias de las noticias vinculadas con el tema relacionan el incumplimiento del horario médico como un problema que genera fallos en los servicios públicos de salud y necesita ser controlado.
Sin embargo, este es un aspecto sensible para los médicos, quienes se han opuesto en el pasado a intentos de establecer control de entradas y salidas. Así ocurrió en el 2015 en el Hospital San Juan de Dios, donde se propuso que los profesionales marcaran el inicio y el final de sus jornadas extraordinarias, y una situación similar se presentó en el Calderón Guardia.
El estudio constató casos de traslado de recursos públicos para la atención de consultas privadas, como que puede darse un subsidio con tiempo laboral del médico; recurso humano con personal hospitalario que participa en la realización de las consultas privadas y el uso de infraestructura pública y equipo e insumos, lo cual se facilita con la doble práctica.
Un ejemplo de esto se reportó en el 2012 en el Hospital Calderón Guardia con la fabricación de prótesis dentales dentro de las instalaciones públicas, que luego se ofrecían a pacientes en la consulta privada de varios funcionarios, principalmente en la del jefe del servicio.
También se vio el fenómeno con un traslado de córneas del Banco de Ojos de la CCSS a una clínica privada entre 2012 y 2013, y la salida de equipo quirúrgico del Hospital Calderón Guardia a una clínica privada cercana, caso relacionado con una red de tráfico de órganos. En ambos casos, los médicos involucrados ejercían una doble práctica médica.
Por otra parte, la investigación documentó una concentración de la oferta privada alrededor de los hospitales públicos y cómo la interacción público-privada no solo se da con la doble práctica, sino también mediante transferencias de costos de proveedores privados a la seguridad social.
Se mencionan casos de cirugías que se realizan en clínicas estéticas privadas y que, ante complicaciones, terminan siendo atendidas en lo público con altos costos para la seguridad social.
En los hospitales San Juan de Dios, Calderón Guardia y México se reportan entre cuatro y 12 casos anuales en cada uno. Sin embargo, la CCSS no tiene idea del costo, según reportó la Defensoría de los Habitantes.
Se reseña el caso de una paciente que en el 2013 estuvo hospitalizada durante 76 días en el San Juan de Dios a consecuencia de una infección que le sobrevino a raíz de una cirugía estética que le practicaron en una clínica privada.
La mujer iba a sala de operaciones prácticamente todos los días e, incluso, hubo semanas en las que estuvo dos veces al día en un quirófano, según contó el jefe cirugía del centro hospitalario.
Preocupa la poca regulación que hay sobre estos centros privados de cirugías estéticas no solo por el peligro para la salud de las personas, sino también por los costos que implica para la salud pública asumir los gastos de atender este tipo de casos.
Estos incluyen días de hospitalización (con un costo aproximado de ₵500.000 diarios), exámenes caros como resonancias magnéticas, suministro de antibióticos, lavados quirúrgicos y, en los casos más severos, la realización de cirugías.
COSTOS
Situación similar se presenta con la atención de embarazos múltiples que son el resultado de técnicas de reproducción asistida aplicadas en lo privado.
En 2015, la Caja atendió un caso de sextillizos, uno de quintillizos y dos de cuatrillizos.
Para la atención de los sextillizos, el sistema de salud público diseñó un protocolo que incluyó la participación de cinco hospitales distintos y más de 50 personas que cumplieron alguna función en la atención del parto.
La Caja informó que solo la atención de dos de los sextillizos le había costado a la institución ₡240 millones, cifra que únicamente incluye su estadía en el Hospital de las Mujeres, no los gastos de su permanencia en los otros centros médicos: Hospital de Niños y Hospital México.
Las autoridades de la Caja y el Colegio de Médicos expresaron preocupación de que las técnicas de reproducción asistida no se estén aplicando correctamente y de que los servicios se vieron colapsados con la atención de estos casos.
Para dimensionar el problema se indica que en el mundo la posibilidad natural de que ocurra un embarazo de cuatrillizos es de dos por cada millón de embarazos, pero en el país es de 30 por millón.
Las fuentes especializadas de otros países dicen que en presencia de doble práctica lo público se deja los costos más altos y los casos más complicados.
Las autoras del estudio se interesaron en identificar los servicios médicos privados que se concentran en los alrededores de los hospitales San Vicente de Paúl en Heredia y el San Rafael de Alajuela, que son los hospitales de más reciente construcción.
Ximena Alvarenga dijo que, en el caso herediano, las imágenes satelitales permiten constatar que muchos de los edificios alrededor del hospital fueron creados después de la inauguración del hospital en el 2010 y justamente se trata de terrenos que han sido ocupados por clínicas y centros médicos privados.
En un radio de 200 metros alrededor del hospital se logró identificar ocho centros privados y 53 profesionales médicos prestando servicios, y en un radio de 400m se localizaron nueve centros privados y 17 médicos adicionales.
En el caso de Alajuela, se comparó el documento oficial de la planilla de profesionales médicos y se encontró que de los 218 incluidos en la lista, 61 laboran también en el sector privado.
En radio de 200 metros se identificaron seis centros médicos privados con 23 profesionales médicos y, en un radio de 400m, nueve centros con 14 médicos.
Daniela Peña destacó casos analizados en el estudio donde las personas realizan pagos a los profesionales médicos en sus clínicas privadas, incluso endeudándose, para que luego les faciliten el ingreso a las listas de espera o les hagan una operación en el hospital público.
De esa manera se genera una desigualdad en el acceso a los servicios de salud públicos, que surge en el momento en que la capacidad de pago de las personas se convierte en un criterio de elegibilidad adicional al aseguramiento.
Las investigadoras enmarcan estos hallazgos en la interrelación que se da entre lo público y lo privado.
“Muchas veces la gente quiere verlos como cosas separadas, pero acá casi estamos hablando de algo mixto. No sabemos cómo está siendo el recorrido entre ambos sectores, pero lo que documentamos con toda claridad es que hay un recorrido en el que media siempre la capacidad de pago de los usuarios para poder acceder al sector público, ya sea para obtener un diagnóstico en ese sector o porque la lista de espera era tan amplia y su padecimiento no podía esperar, y se ven obligados a pagar en el sector privado para poder acceder al sector público”, comentó Adriana Fernández.
Las investigadoras advierten que no todos los médicos que tienen doble práctica incurren en el tipo de actividades reportadas y la investigación no señala que la doble práctica no debe de existir o que deba prohibirse, sino que debe ser regulada.
Al no reconocerse la doble práctica como tal, resulta imposible dimensionar el problema y establecer una regulación adecuada, indican.
La CCSS atribuye generalmente las irregularidades detectadas a falta de control y fallas administrativas en los hospitales, y privilegia el abordaje de los casos de manera individualizada a lo interno de esos centros, sin que se hayan incorporado medidas que prevengan este tipo de situaciones.
Regulación
La autorregulación, entendida como presiones entre pares y por parte del Colegio de profesionales, no ha sido suficiente para mitigar los posibles efectos adversos que pueda tener el ejercicio de la doble práctica médica, según señalan las autoras de la investigación.
Anotan que en algunos países existe la doble práctica porque los salarios en lo público son muy bajos, por eso dependiendo del contexto puede haber un incentivo salarial en lo público, en cambio Costa Rica no está posicionado como un país en que los salarios médicos sean bajos.
Además, los médicos tienen incentivos salariales creados por ley, y estos no están diseñados para desincentivar la doble práctica médica.
El problema de este tipo de regulación es que no necesariamente se corresponde con indicadores de desempeño de los profesionales de modo que puedan promover eficiencia y mejoras en la atención de pacientes.
Según la información revisada para otros países, no existe una sola política ideal para regular la doble práctica médica debido a la heterogeneidad existente entre los países en lo que respecta a su capacidad de respuesta estatal, contexto institucional y recursos públicos, entre otras variables.
Por lo tanto, se necesita de un menú variado de opciones para atender las distintas dimensiones de la problemática y que sean medidas regulatorias acordes con el contexto nacional y, más que la medida que se adopte, lo importante son los procesos de acuerdo que se logren entre los diferentes actores con injerencia en el tema, concluye la investigación universitaria sobre la doble práctica médica.